Диффузная эзофагеальная спазма (ДЭП) является хроническим заболеванием пищевода, которое характеризуется нарушениями перистальтики и спазмами гладких мышц стенки пищевода. ДЭП может иметь различную степень сложного генеза, и в данной статье мы рассмотрим специфику ДЭП 2 степени.
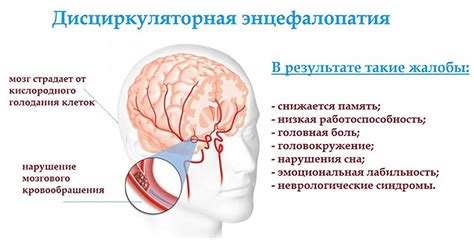
ДЭП 2 степени является одним из наиболее распространенных типов ДЭП. Он характеризуется увеличенной амплитудой перистальтических сокращений и длительными периодами спазмов. Пациенты с ДЭП 2 степени часто жалуются на боли и дискомфорт в груди, затрудненное глотание и ощущение пищи, застрявшей в пищеводе. Эти симптомы могут значительно ухудшить качество жизни пациентов и требуют комплексного лечения.
Причины возникновения ДЭП 2 степени могут быть разнообразными. Одной из главных причин является снижение тонуса нижнего пищеводного сфинктера, который обычно отграничивает пищевод от желудка. Это может быть связано с дефектами в работе нервной системы, длительным стрессом или нарушениями в работе мышц пищевода. Некоторые пациенты могут иметь генетическую предрасположенность к развитию ДЭП 2 степени, что также может играть роль в возникновении этого заболевания.
Понятие и классификация ДЭП 2 степени
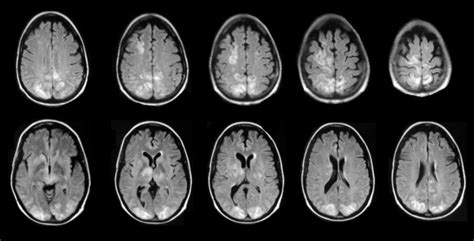
ДЭП 2 степени может проявляться в различных формах и вариантах, что обуславливает его классификацию.
Среди многообразия форм ДЭП 2 степени выделяют следующие основные:
- ДЭП типа I. Характеризуется ограниченным и локализованным поражением эпителиальных тканей. Обычно проявляется в виде диспластических изменений в отдельных областях эпителия.
- ДЭП типа II. Характеризуется распространенным поражением эпителиальных тканей и влияет на более широкую область эпителия. В данной форме ДЭП обычно наблюдаются более выраженные диспластические изменения.
- ДЭП типа III. Это комбинированная форма, которая сочетает особенности ДЭП типа I и типа II. Характеризуется ограниченными и распространенными поражениями эпителиальных тканей.
- ДЭП типа IV. Отличается наличием кистозных образований и специфических изменений в структуре эпителия. Может быть связана с нарушением развития эпителиальных тканей.
Классификация ДЭП 2 степени важна для определения подходов к диагностике и лечению заболевания. Разнообразие форм ДЭП позволяет принимать во внимание особенности каждого конкретного случая и разрабатывать индивидуальную стратегию терапии.
Характеристики ДЭП 2 степени
- Увеличение размеров пораженных тканей и органов;
- Экзофитическое растущий опухоль на поверхности слизистых оболочек;
- Нарушение функционального состояния соприкасающихся органов;
- Сохранение возможности локального распространения опухоли, но отсутствие метастазирования;
- Высокая вероятность рецидива опухоли после лечения;
- Постепенное ухудшение общего состояния пациента;
- Возможность развития осложнений, таких как кровотечение, инфекция, перфорация, ожирение и другие.
Причины возникновения ДЭП 2 степени
1. Генетическая предрасположенность. Некоторые люди могут иметь генетические мутации, которые делают их более подверженными развитию ДЭП 2 степени. Это может быть связано с наследственными факторами или мутациями в определенных генах, которые контролируют рост и развитие эпителиальных клеток.
2. Воздействие вредных факторов. Длительное воздействие вредных факторов, таких как курение, неправильное питание, чрезмерное употребление алкоголя, урбанизация, загрязнение окружающей среды и ультрафиолетовые лучи, также может привести к развитию ДЭП 2 степени. Эти факторы могут вызывать повреждение ДНК в клетках и приводить к их мутациям.
3. Возрастные изменения. С возрастом эпителиальные клетки становятся менее способными к восстановлению и регенерации, что может способствовать развитию ДЭП 2 степени. Старение организма ведет к накоплению поврежденных клеток и снижению функциональности эпителиальных тканей.
4. Хронические воспалительные процессы. Хронические воспалительные процессы в организме также могут быть одной из причин возникновения ДЭП 2 степени. Длительное воспаление может вызывать повреждение эпителиальных клеток и приводить к их изменениям.
В целом, причины возникновения ДЭП 2 степени достаточно разнообразны и могут сочетаться друг с другом. Понимание и изучение этих причин играет важную роль в диагностике и лечении данного патологического состояния.
Факторы, влияющие на развитие ДЭП 2 степени

- Генетическая предрасположенность. Наследственность играет важную роль в развитии ДЭП 2. Одна из главных причин возникновения этого заболевания - наличие специфических генетических мутаций, влияющих на структуру гемоглобина.
- Воздействие окружающей среды. Воздействие определенных внешних факторов, таких как радиация, химические вещества, инфекции и стресс, может вызывать изменения в кроветворной системе и способствовать развитию ДЭП 2.
- Недостаток питательных веществ. Недостаток определенных питательных веществ, таких как железо, фолиевая кислота, витамин B12 и другие микроэлементы, необходимые для нормального образования эритроцитов, может повлиять на развитие ДЭП 2.
- Аутоиммунные нарушения. Аутоиммунные нарушения, при которых иммунная система организма атакует собственные клетки, в том числе эритроциты, могут быть одной из причин развития ДЭП 2.
- Травмы и операции. Травмы, особенно те, которые затрагивают костный мозг или органы, ответственные за образование крови, а также операции на этих органах, могут спровоцировать развитие ДЭП 2.
Вышеописанные факторы могут быть как независимыми причинами развития ДЭП 2, так и взаимодействовать друг с другом, усиливая влияние и повышая риск возникновения заболевания. Однако точные механизмы взаимодействия этих факторов все еще остаются предметом исследований и требуют дальнейшего изучения.
Методы диагностики и лечения ДЭП 2 степени
Диагностика ДЭП 2 степени включает в себя несколько этапов, которые позволяют определить наличие и характеристики заболевания:
- Сбор анамнеза. Врач проводит беседу с пациентом, в ходе которой узнает о симптомах, их продолжительности и частоте проявления, а также о факторах, способствующих ухудшению состояния.
- Физическое обследование. Врач осматривает пациента, оценивает наличие признаков, характерных для ДЭП 2 степени. Кроме того, может выполняться аускультация сердца и легких.
- Лабораторные и инструментальные исследования. Для подтверждения диагноза могут назначаться такие исследования, как общий анализ крови и мочи, биохимический анализ крови, лабораторные тесты на наличие воспаления или инфекции. Также может проводиться электрокардиография (ЭКГ), эхокардиография (узи сердца), рентгенография грудной клетки и другие методы.
После проведения диагностики врач определяет дальнейший план лечения. Лечение ДЭП 2 степени включает в себя:
- Медикаментозную терапию. Пациенту могут назначаться препараты для улучшения работы сердца и сосудов, снижения артериального давления и устранения отеков. В зависимости от сопутствующих заболеваний и характеристик организма пациента, врач подбирает оптимальную схему лекарственной терапии.
- Изменение образа жизни. Пациенту рекомендуется соблюдать диету с ограничением потребления соли и жидкости, отказаться от курения и употребления алкоголя, заниматься физическими упражнениями, регулярно мониторировать артериальное давление.
- Профилактические меры. Для предотвращения обострений заболевания и улучшения общего состояния пациенту могут назначаться препараты, направленные на укрепление сердечно-сосудистой системы и защиту органов-мишеней.
Кроме того, пациентам с ДЭП 2 степени рекомендуется регулярное наблюдение у врача и соблюдение всех его рекомендаций. Заболевание требует постоянного контроля и правильного подхода к лечению, чтобы предотвратить прогрессирование и ухудшение состояния пациента.



